Parodontite : quand les fondations sont menacées
Description de l'article de blog : parodontologie
11/18/20255 min read
« Mes dents se déchaussent. » C'est souvent avec ces mots qu'un patient me décrit ce qu'il ressent. Une dent qui bouge, une gencive qui recule, une sensibilité au froid qui s'installe. Derrière ces symptômes se cache généralement une maladie silencieuse mais redoutable : la parodontite.
Parlons-en franchement, parce que cette pathologie touche près d'un adulte sur deux après 35 ans (selon les données de l'OMS), mais reste largement sous-diagnostiquée et sous-traitée.
Qu'est-ce que la parodontite, exactement ?
La parodontite est une maladie inflammatoire qui attaque le parodonte, c'est-à-dire l'ensemble des tissus qui soutiennent vos dents : la gencive, l'os alvéolaire, le ligament parodontal et le cément qui recouvre la racine.
Imaginez une maison avec des fondations qui s'effritent progressivement. Au début, rien de visible. La maison tient toujours debout. Mais petit à petit, les fissures se créent, la structure s'affaiblit, et un jour, tout s'effondre. C'est exactement ce qui se passe avec la parodontite.
Le processus commence par une gingivite (inflammation de la gencive) causée par l'accumulation de plaque bactérienne. Si cette gingivite n'est pas traitée, l'inflammation progresse en profondeur, détruisant progressivement l'os et le ligament qui maintiennent la dent en place. Au stade avancé, les dents deviennent mobiles et peuvent tomber.
Les signes qui doivent alerter
La parodontite est sournoise parce qu'elle progresse souvent sans douleur. Mais certains signes ne trompent pas :
Saignement des gencives : au brossage ou spontanément. Une gencive saine ne saigne jamais.
Gencives gonflées ou rouges : l'inflammation se voit.
Mauvaise haleine persistante : les bactéries parodontales produisent des composés soufrés malodorants.
Récession gingivale : les dents paraissent plus longues, les racines se découvrent.
Mobilité dentaire : une dent qui bouge même légèrement est un signal d'alarme.
Espaces qui apparaissent entre les dents : signe que l'os sous-jacent a diminué.
Si vous reconnaissez un ou plusieurs de ces symptômes, consultez. Plus tôt on intervient, meilleures sont les chances de stabiliser la situation.
Pourquoi moi ? Les facteurs de risque
La parodontite est une maladie multifactorielle. Certains éléments augmentent considérablement le risque :
Le tabac : de loin le facteur de risque le plus important. Les fumeurs ont 5 à 6 fois plus de risques de développer une parodontite, et leur maladie progresse plus rapidement (Leite et al., 2024, Journal of Periodontology).
Le diabète : particulièrement s'il est mal contrôlé. Il existe une relation bidirectionnelle : le diabète aggrave la parodontite, et la parodontite complique le contrôle glycémique.
Le stress : il affaiblit le système immunitaire et favorise l'inflammation.
La génétique : certaines personnes ont une susceptibilité accrue.
Une hygiène insuffisante : évidemment, la plaque bactérienne est l'élément déclencheur.
Certains médicaments : qui réduisent la salive ou provoquent une hypertrophie gingivale.
Le lien avec la santé générale
Ce qui me frappe, et ce que j'essaie de faire comprendre à mes patients, c'est que la parodontite ne reste pas confinée à la bouche. Les bactéries parodontales et l'inflammation chronique qu'elles génèrent ont des répercussions sur l'ensemble de l'organisme.
Des études récentes ont établi des liens entre la parodontite et :
Les maladies cardiovasculaires : augmentation du risque d'infarctus et d'AVC (Sanz et al., 2023, European Heart Journal).
Les complications de grossesse : risque accru d'accouchement prématuré et de petit poids de naissance.
La maladie d'Alzheimer : des bactéries parodontales ont été retrouvées dans le cerveau de patients atteints (Dominy et al., 2023).
Le diabète : comme mentionné, il y a une aggravation réciproque.
Prendre soin de ses gencives, ce n'est pas seulement préserver ses dents. C'est aussi protéger sa santé globale.
Le diagnostic : comment on détecte la parodontite
Le diagnostic repose sur un examen parodontal complet, qui inclut :
Le sondage parodontal : on mesure avec une sonde graduée la profondeur des poches entre la gencive et la dent. Une poche saine mesure 1 à 3 mm. Au-delà, c'est pathologique.
L'évaluation de la mobilité dentaire : on teste si les dents bougent.
Les radiographies : pour visualiser la perte osseuse.
L'analyse de la plaque et du saignement : indices de l'inflammation active.
Cet examen prend du temps (environ 30 minutes pour un bilan complet), mais il est indispensable pour établir un diagnostic précis et un plan de traitement adapté.
Le traitement : une approche en plusieurs étapes
La bonne nouvelle, c'est qu'on peut stabiliser la parodontite. La mauvaise, c'est que l'os perdu ne se régénère généralement pas (sauf dans certains cas avec des techniques de régénération tissulaire guidée, mais c'est une autre histoire).
Le traitement parodontal se déroule en plusieurs phases :
1. Phase d'hygiène et de motivation
Tout commence par vous. On vous enseigne les techniques de brossage et de nettoyage interdentaire adaptées. Parce que sans une hygiène rigoureuse de votre part, aucun traitement ne sera durable.
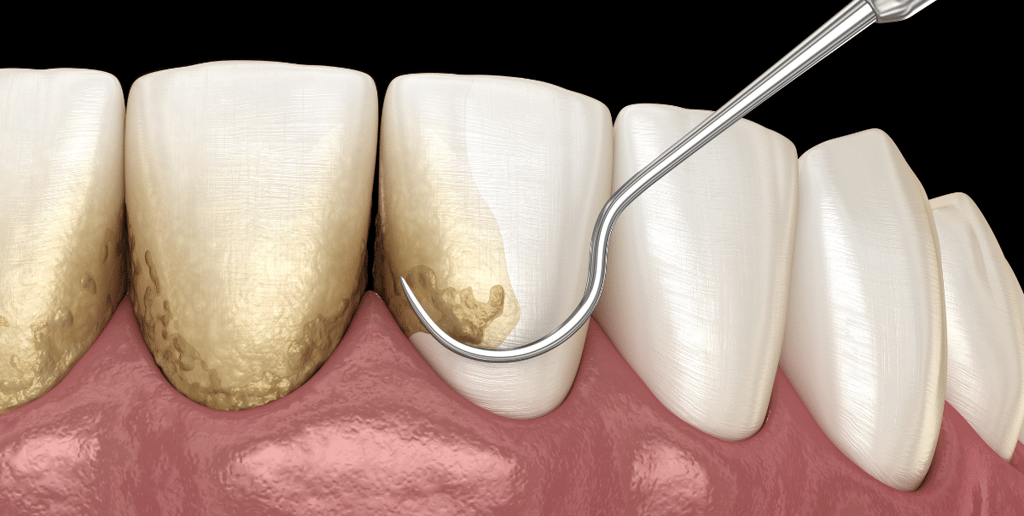
2. Le détartrage et surfaçage radiculaire
C'est le traitement de base. Sous anesthésie locale, on nettoie méticuleusement les poches parodontales, en éliminant le tartre et les bactéries qui se sont accumulés sous la gencive. On lisse également la surface des racines pour empêcher la plaque de s'y réaccumuler.
Ce n'est pas glamour, mais c'est efficace. Les études montrent que cette thérapeutique initiale permet de stabiliser la maladie dans 70 à 85 % des cas (Cobb et al., 2023, Journal of Clinical Periodontology).
3. La réévaluation
Après 6 à 8 semaines, on refait un bilan complet. On mesure à nouveau les poches, on vérifie l'inflammation. Si tout va bien, on passe en maintenance. Si des zones résistent, on envisage des traitements complémentaires.
4. Les traitements chirurgicaux (si nécessaires)
Parfois, quand les poches sont trop profondes ou l'os trop détruit, on doit recourir à la chirurgie parodontale. L'objectif : accéder aux zones profondes, éliminer le tissu malade, et dans certains cas, tenter de régénérer l'os perdu avec des greffes osseuses ou des membranes de régénération tissulaire guidée.
5. La maintenance parodontale
Une fois la maladie stabilisée, commence la phase la plus importante : la maintenance. Ce sont des rendez-vous réguliers (tous les 3 à 6 mois selon la sévérité initiale) pour un nettoyage professionnel et un contrôle de l'état parodontal.
Cette étape n'est pas optionnelle. Sans maintenance, le taux de récidive est très élevé. Une étude de Fardal et al. (2024) montre que 40 % des patients qui ne suivent pas de maintenance perdent au moins une dent dans les 5 ans suivant le traitement, contre seulement 5 % de ceux qui respectent le protocole de suivi.
Mon expérience : l'importance du partenariat
Traiter une parodontite, ce n'est pas un acte technique isolé. C'est un partenariat entre le praticien et le patient. Je peux passer des heures à nettoyer méticuleusement les poches parodontales, mais si vous ne prenez pas le relais quotidiennement avec une hygiène irréprochable, on repart à zéro.
C'est pour ça que j'insiste tant sur l'éducation. Comprendre ce qui se passe, pourquoi c'est important, comment agir. Un patient informé et motivé, c'est 80 % du succès.
La prévention : toujours la meilleure stratégie
Comme souvent en médecine, prévenir reste infiniment plus simple que guérir. Quelques règles de base :
Brossage efficace deux fois par jour avec une brosse à poils souples.
Nettoyage interdentaire quotidien (brossettes ou fil dentaire).
Détartrage professionnel régulier (au moins une fois par an, plus souvent si vous êtes à risque).
Arrêt du tabac (je sais, facile à dire).
Contrôle des facteurs de risque (diabète, stress).
En conclusion
La parodontite, c'est une maladie sérieuse, mais pas une fatalité. Diagnostiquée tôt, traitée correctement, et surtout maintenue dans le temps, elle peut être stabilisée dans la grande majorité des cas.
Si vos gencives saignent, si vous sentez que quelque chose n'est pas normal, ne laissez pas traîner. Plus on attend, plus la destruction est importante, et moins les traitements seront efficaces.
Vos dents méritent des fondations solides. Prenez-en soin.
Soins
Nous offrons des soins dentaires de qualité.
cONTACT
contact@cabinet-dentaire-luciani.fr
0474693329
© 2025. All rights reserved.
